睡眠専門医が解説|実は間違いだらけ?よくある“睡眠の誤解”9選
はじめに:「眠り」について、誤解していませんか?
「自分は寝つきが悪いから体質だと思っていた」
「たくさん寝ても眠気が取れないのは、年齢のせいかも」
「眠れないから、薬に頼るしかないと思っていた」
睡眠に関する情報は日常にあふれていますが、その中には誤解や思い込みも少なくありません。
実は、ちょっとした誤解が、かえって“眠れない状態”をつくってしまっていることもあるのです。
このコラムでは、睡眠専門医の視点から、多くの方が抱きがちな“9つの誤解”について解説します。
眠りに悩む方が、少しでも安心して日々を過ごせるように。
そして、自分の眠りについて正しく知ることで、必要以上に不安にならないで済むように。
そんな思いを込めて、お届けいたします。
「8時間寝ないと健康に悪い」は本当?
よくある思い込み
「睡眠は8時間が理想」という言葉を聞いたことがある方は多いのではないでしょうか。健康雑誌やテレビ番組でもよく紹介されるこの数字は、まるで“絶対の基準”のように語られることがあります。そのため、毎日8時間眠れないと「自分は睡眠が足りていないのでは」「体に悪いのでは」と不安になる方も少なくありません。
本当のところは?
医学的な視点から見ると、この「8時間」はあくまで統計的に見た“平均的な傾向”に過ぎません。
人間の適正な睡眠時間には個人差があり、6時間前後で日中の活動に支障のない人もいれば、9時間以上眠らないと疲れが取れないという人もいます。
さらに、年齢や生活リズムによっても必要な睡眠時間は変化します。
例えば、成長期の子どもや高齢者では長めの睡眠が必要な場合がありますし、逆に短時間睡眠でも健康に過ごせる“ショートスリーパー”と呼ばれる体質の人も存在します。
見落とされがちな本質
ここで大切なのは、「時間」だけにとらわれず、眠ったあとの“質”や“実感”に目を向けることです。
いくら8時間眠っても、浅い眠りばかりで途中で何度も目が覚めていれば、翌朝に疲れが残ってしまいます。
一方で、6時間でも深い睡眠が取れていれば、すっきり目覚めて1日を元気に過ごせることもあります。
こんなことはありませんか??
- 朝起きたときにスッキリしているか?
- 日中に強い眠気がないか?
- 仕事や家事に集中できているか?
これらのポイントを満たしているなら、たとえ睡眠時間が8時間に満たなくても、今の睡眠スタイルが自分に合っている可能性が高いと言えるでしょう。
まとめとメッセージ
「8時間眠らなければならない」という固定観念にとらわれることは、かえって睡眠に対する不安やプレッシャーを生む原因にもなります。
睡眠は“量”も“質”も重要です。そして、なによりも大切なのは“自分に合っているかどうか”です。
まずは、毎朝の目覚めと日中の過ごしやすさから、あなたの「ちょうどいい睡眠」を見つけてみてください。
昼寝は体に悪い?
昼寝への悪いイメージ
「昼食後にうとうとしてしまうことが多いのですが病気でしょうか?」
「昼間に寝るなんて、怠けているようで気が引ける」
こういった質問は、当院で睡眠障害のために治療通院中の患者様に最も受ける内容の一つです。こうした印象を持っている方は意外と多く、特に働き盛りの世代では“昼寝=サボり”と見なされることすらあります。
ですが、そのイメージは本当に正しいのでしょうか?
昼寝の持つメリット
実は、短時間の昼寝が脳や体にとって有益であることが数多くの研究で明らかになってきています。最適な昼 寝時間を調べた研究によると、30分前後の昼寝が眠気の改善効果、記憶力の維持、注意の持続に効果的とわかりました。
近頃は仕事の効率化を目的とした昼寝が「パワーナップ」として注目を集めています。1)
また、昼寝は午後のパフォーマンス低下を防ぐだけでなく、記憶の定着、ストレス軽減、心疾患リスクの低下などにも関与する可能性があることが分かってきました。
注意すべきポイント
ただし、昼寝の「時間」と「タイミング」には注意が必要です。
最適なのは午後1〜3時の間に、30分以内の浅い眠りをとること。
これを超えると深い睡眠に入りやすく、起きたあとのぼんやり感(睡眠慣性)が強くなることがあります。
また、夕方以降に昼寝をすると、夜の寝つきに悪影響が出る可能性があります。
自分の生活リズムに合わせて工夫することが大切です。
おすすめの昼寝スタイル
・明るい部屋で、ソファやイスで少し身体を倒して
・アラームを30分以内に設定
・カフェインを摂ってから寝ると、ちょうど起きる頃に効いてくることも(カフェインナップ)
まとめとメッセージ
昼寝は怠けではなく、脳と身体の「メンテナンス時間」です。
上手に取り入れることで、午後の集中力や気分の改善につながるかもしれません。
大切なのは、罪悪感を持たずに、目的を持って昼寝を活用すること。
あなたの毎日に、心地よい“ひと休み”の時間を加えてみてはいかがでしょうか。
「寝酒をすればぐっすり眠れる」は誤解です
お酒で“眠気”がくる経験
「お酒を飲むと眠くなるから、寝酒が習慣になっている」
「寝つきが悪いときは、ワインを一杯だけ飲む」
確かに、アルコールには神経を鎮静させる作用があり、”一時的には”寝つきやすさを感じることもあります。
ですが、問題はその“あと”にあります。
眠りの質への悪影響
アルコールは、眠りの前半には浅い睡眠を誘発しやすい一方で、後半には逆に睡眠を妨げる作用があることが知られています。
特に、アルコールの分解が進む深夜以降は、以下のことに注意が必要です。
- 交感神経が活性化して中途覚醒を招く
- トイレが近くなる
- 悪夢を見やすくる
毎晩の寝酒が習慣になると、徐々に量が増えたり、依存のリスクが高まる可能性も否定できません。
代わりになる習慣を探して
では、寝つきが悪いときにどうすればよいのでしょうか?
おすすめしたいのは、「寝る前のルーティン」や「リラックスの工夫」を持つことです。たとえば、
寝る前のおすすめ習慣
・白湯やノンカフェインハーブティーを飲む(ノンカフェイン)
・照明を暗めにして、スマホを控える(ブルーライトカット)
・ゆったりした音楽を流す(ヒーリング)
・簡単なストレッチや深呼吸をする(ストレッチについては下記もご覧ください)
習慣化はとても重要です。認知行動療法(後述)も併用していくことで、時間はかかっても「本当に深く眠る力」を高めてくれるはずです。
まとめとメッセージ
寝酒は気づかないうちに習慣化しやすく、睡眠の質を下げる落とし穴です。
本当に体を休めるためには、「お酒で眠る」よりも「自然に眠れる環境を整える」ことが大切です。
焦らず、少しずつ“自分に合った夜の過ごし方”を見つけていきましょう。
「夜中に目が覚める=不眠症」とは限りません
夜中の目覚めに不安を抱くとき
「夜中に何度も目が覚めてしまう」
「一度起きると、しばらく眠れなくて焦る」
こうした体験を「自分は不眠症では?」と心配する方は多くいらっしゃいます。
確かに、睡眠が途切れることはつらいものですが、それだけで不眠症と決めつけてしまうのは早計かもしれません。
人間は「途中覚醒する生き物」
実は、人間の睡眠は「ノンレム睡眠」と「レム睡眠」を約90分ごとに繰り返しており、その周期中には自然と“覚醒”が起こることがあります。
この覚醒は通常10〜20秒程度と短く、多くの場合は本人が記憶していません。
つまり、「夜中に目が覚めること自体」は生理的に自然なことなのです。
本当に問題なのは何か?
問題になるのは、生理的要因以外の覚醒の原因があるかどうかです。
当てはまったら医療機関の受診を検討
・その後、再入眠に30分以上かかる
・夜中の覚醒が頻繁で、翌日がつらい
・不安や緊張で眠れなくなっている
・無呼吸や足の違和感などによる覚醒が多い
こうした場合は、睡眠環境や生活習慣、ストレスなどが関係しているかもしれません。
また、睡眠時無呼吸症候群やむずむず脚症候群などの病的要因が隠れているケースもあります。
まとめとメッセージ
「夜中に目が覚める=すぐ不眠症」というわけではありません。
まずは、“生理的な覚醒”か、“再入眠困難を伴う覚醒”かを見極めることが大切です。
起きることは誰にでもあります。焦らず、夜中に目覚めたら無理に寝ようとせず、静かに深呼吸をして目を閉じてみましょう。それでも眠れずに、不安が続く場合は、専門医療機関に相談することで解決につながるかもしれません。
「朝はスッキリ起きられないとダメ」って本当?
朝の目覚めに自信が持てない人へ
「朝、目覚ましで起きてもなかなか布団から出られない…」
「スッキリ起きられない自分は、どこかおかしいのでは?」
そんなふうに感じている方は少なくありません。元気よく目覚めてすぐに活動できる人を見ると、「自分は朝が弱いからダメなんだ」と自己嫌悪に陥ってしまうことも。
でも、ちょっと待ってください。それ、本当に“異常”なのでしょうか?
目覚めがつらいのは“普通のこと”かも
実は、人の眠気や目覚めやすさには「体内時計(サーカディアンリズム)」が大きく関わっています。
このリズムは人によってタイプ(=クロノタイプ)があり、「朝型」「中間型」「夜型」と分かれることが知られています。
つまり、朝が苦手な人は、もともとの体質として夜型の傾向がある可能性があり、無理に朝型のリズムを押しつけても体はついてきません。
さらに、起床時に感じる“だるさ”や“ボーッとする感覚”は、睡眠慣性(スリープイナーシャ)と呼ばれる正常な生理現象で、誰にでも起こるものです。
もちろん、毎日出るものではなくないですが、睡眠障害がない方でも朝にボーっとすることはありうるということを知っておくと安心につながることもあるでしょう。
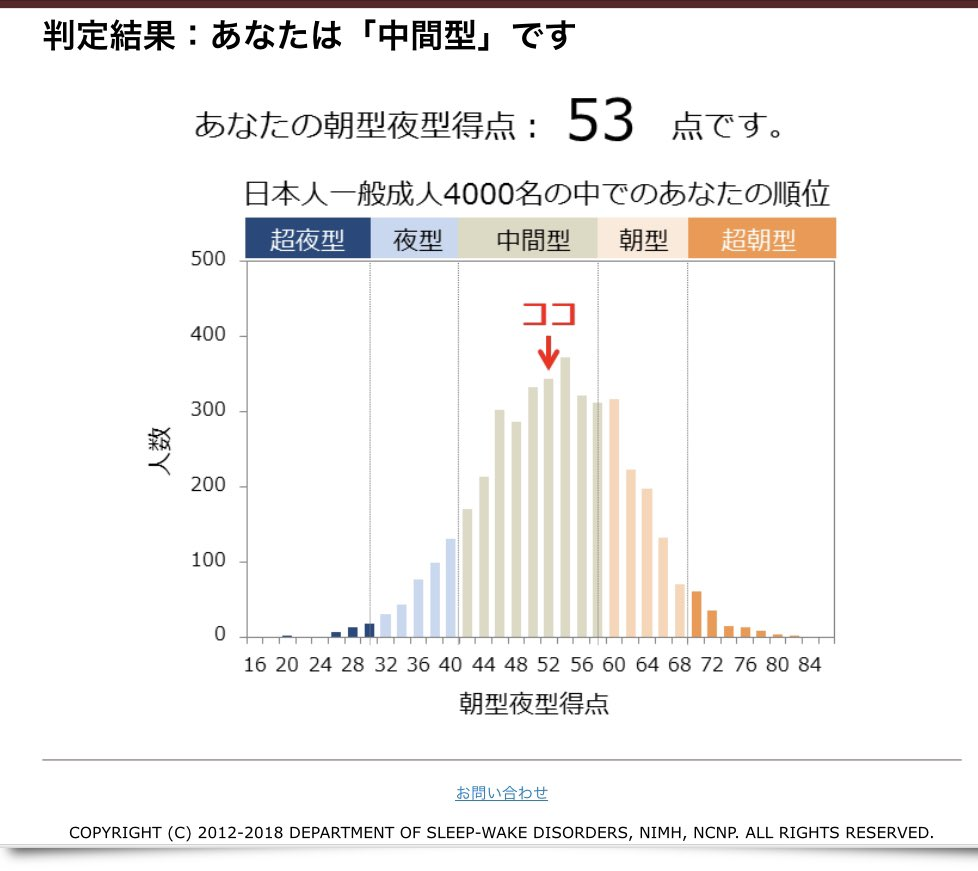
あなたは朝方?夜型
ちなみに、4000名を対象に国立研究開発法人国立精神・神経医療研究センターのホームページ内にある「ミュンヘンクロノタイプ質問紙」の質問に答えていくとあなたのクロノタイプかどうかがわかります2)。過去のデータ分布と比較されるため自分がどのタイプかよくわかります。
無理にシャキッとしなくて大丈夫
大切なのは、「朝に起きられない自分=ダメ」と否定しないことです。
眠気が残っていても、毎日同じ時間に起きて、光を浴びて、体をゆっくり動かすことで、次第に体内時計はリセットされていきます。
クロノタイプがあるため、完全な「朝型」に持っていくことは困難かもしれませんが以下の習慣を取り入れて、ライフスタイルに合った起床時間を目指していきましょう。
朝のスッキリ目覚めのためにできること
・起床後、カーテンを開けて自然光を浴びる
・白湯を飲んで内臓を温める
・軽いストレッチや深呼吸をする
・スマホを見る前に数分だけ静かな時間をとる
朝の目覚めに関連する内容は、当法人理事長の書籍にも記載されております。興味のある方はぜひご一読ください。クリニック内にも各書籍の展示を行っております。
まとめとメッセージ
“スッキリ起きられない自分”を責める必要はありません。
むしろ、「今日もちゃんと起きられた」ことに小さな達成感を感じることが、健やかなスタートになります。
大切なのは「心地よく目覚めるための工夫」と「自分を責めない意識」です。
少しずつ自分に合った朝時間を整えていきましょう。
「ZZZ…=ぐっすり眠れている」は誤解かも
大きないびきに安心していませんか?
「夫のいびきが大きいけど、よく眠っている証拠よね」
「自分では気づかないけど、いびきをかくくらいよく眠っているはず」
そんなふうに、「いびき=深い眠り」と考えている方は意外と多いかもしれません。
でも、医学的には真逆のことが起こっている可能性があるのです
実は、呼吸が止まりかけているかもしれません
いびきは、のどの周辺(上気道)が狭くなって、空気の通り道が振動することで生じます。その中でも特に注意が必要なのは、「睡眠時無呼吸症候群(SAS)」の存在です。

この病気では、いびきを伴いながら呼吸が何十秒も止まることが繰り返され、体が十分に休めていない状態になっていることがあります。
SASが疑われるサイン
・寝ている間に呼吸が止まっていると指摘された
・日中に強い眠気がある
・朝起きたときに頭痛がする
・夜間のトイレ回数が多い
放っておくと、体に影響も
このような状態が続くと、脳や体に酸素が届かない時間が繰り返され、高血圧や心疾患、糖尿病、脳卒中などのリスクが高まることが分かっています。
にもかかわらず、本人には自覚がないことが多く、いびきを甘くみたまま放置されるケースが後を絶ちません。
まとめとメッセージ
いびきが大きいことを「よく眠れている証拠」と思って安心してしまうのは危険です。
逆に、それは体からのSOSのサインかもしれません。
気になる場合は、早めに睡眠専門医に相談し、必要に応じて精密検査(PSG検査)などを受けることで、よりよい眠りの第一歩が踏み出せます。

「寝る前にスマホを見てはいけない」はどこまで本当?
スマホがやめられない夜
「布団に入ってから、ついSNSを見てしまう」
「YouTubeを見ながら寝るのが習慣で…」
現代人にとって、寝る前のスマホ時間は“癒し”であり、手放せない方も多いのではないでしょうか。
でも、「寝る前のスマホはNG」という情報もよく目にしますよね。
果たして、どこまで気にすべきなのでしょうか?
スマホが睡眠に与える影響
スマホやタブレットの画面から出るブルーライト(青色光)には、脳を覚醒させる作用があることが分かっています。
この光は「朝の太陽光」と似た波長を持っており、メラトニン(眠気を促すホルモン)の分泌を抑える働きがあるため、寝つきを悪くすることがあるのです。
また、スマホで受け取る情報そのものも、脳を刺激して眠りを遠ざけてしまう要因になり得ます。
とくにSNSはその媒体をなるべく長時間視聴してもらうために、あなたに最適化された面白いコンテンツを準備してくれるため注意が必要です。
完全にやめるのではなく、“工夫”を
ただし、いきなり「寝る前のスマホ禁止!」というのも現実的ではありません。
大切なのは、「どう使うか」「どう付き合うか」です。
寝る前のスマホ利用、ここを工夫
・ブルーライトカットの設定をONにする
・ダークモードや“夜間モード”を活用する
・情報系より“癒し系”のコンテンツを選ぶ(ヒーリング音楽など)
・就寝前に無音のアラームをセットしスマホ終了時刻を決めておく
こうした工夫で、スマホとの付き合い方を見直すことができます。
まとめとメッセージ
「寝る前のスマホは絶対NG」ではなく、“刺激的な使い方”を避けることがカギです。
リラックス目的であれば、音声コンテンツなど、上手に活用できる場合もあります。
あなたの“夜時間”を、より心地よく過ごせるように、自分に合ったスマホとの付き合い方を探してみましょう。
「寝だめで睡眠不足を解消できる?」は部分的に誤解
週末の“寝だめ”が習慣の人へ
「平日は睡眠時間が足りないから、土日にたっぷり寝だめする」
「朝寝坊することで、1週間の疲れが取れる気がする」
そんなふうに“寝だめ”を活用している方も多いのではないでしょうか。
しかし、医学的にはこの習慣に注意すべき点もあるのです。
たしかに、一時的な回復にはなるが…
睡眠不足が続くと、身体も脳も疲弊していきます。
その状態で週末に長く眠ると、一時的には睡眠負債の返済につながり、疲れが取れたように感じるかもしれません。
しかしそれは、あくまで“応急処置”。
根本的な解決にはなっていないのです。
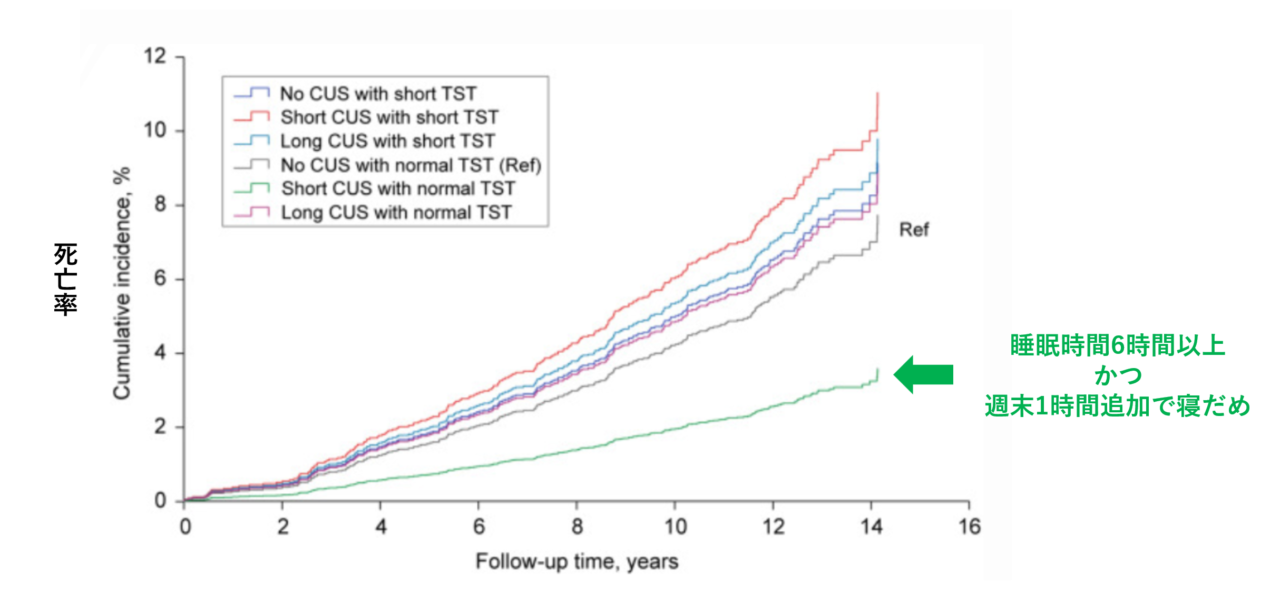
3000名以上の成人の平日の睡眠時間と週末のキャッチアップ睡眠(=寝だめ)の量ごとに死亡率を比較した研究によると、平日に6時間(=360分)以上就寝し、1時間程度の寝だめを行っている群が、ほかの群と比較し死亡率が低いとする研究があります3)。
この研究では寝だめの時間が2時間以上の場合は死亡率が上昇する傾向(統計学上は有意ではありません)があり注意が必要です。
重要なのは平日の睡眠を削るのは体の負担につながること、週末の寝だめは1時間以内に収めることと言えそうです。
さらに、平日と週末で起床時間が大きくずれていると、体内時計が乱れてしまい、翌週の眠りが不安定になることもあります。
寝だめの“副作用”にも注意を
長く寝ることで、「夜に寝つけない」「翌日朝起きられない」などの睡眠リズムの乱れが生じることもあります。
例えば、起きる時間が3時間もズレてしまうと、インドで朝を迎えているのと同じインパクトがあります。
そうなってから、夜だけ日本時刻に眠るのは困難でしょう。
これは「社会的時差ボケ(ソーシャル・ジェットラグ)」と呼ばれ、平日の睡眠にも悪影響を及ぼすことは容易に想像できます。
社会的時差ボケがある人の特徴
・週末に昼まで寝てしまう
・月曜日が特にだるい
・平日の入眠時間までどんどん遅くなってしまっている
このようなズレを繰り返すことで、慢性的な寝不足の悪循環に陥るリスクがあるのです。
まとめとメッセージ
- 毎日なるべく同じ時間に起きて、眠る
- 疲れがたまってしまったときは、昼間の短い仮眠(20〜30分)をとる
- 夜の早めの就寝を取り入れて起床時間を遅らせすぎないようにする
“寝だめ”は一時的には体を助けてくれますが、それに頼り続けると、かえって睡眠の質を悪化させてしまいます。
体が欲していれば週末も寝だめが必要かもしれませんが、1時間程度に収めるようにしましょう
「不眠症は薬に頼るしかない」は正しくない
眠れない夜に不安を感じていませんか?
「布団に入ってもなかなか眠れない…」
「このまま眠れなかったらどうしよう」
「眠れないのが怖くて、余計に眠れなくなる」
一度「不眠症かもしれない」とと感じてしまうと、つい「薬に頼るしかないのでは」と考えてしまう方も多いのではないでしょうか。
薬は“選択肢のひとつ”ではあるが…
確かに、睡眠薬は適切に使えば短期的には役立ちます。
しかし、根本的な原因が取り除かれていないまま薬だけに頼ると、依存や副作用のリスクがあるため、慎重な判断が必要です。
睡眠医療の本来の考え方からすると、「行動療法や生活改善によるアプローチ」が重視されます。
しかし、多く医院ではひとりひとりの患者さんとのコミュニケーションの時間が取れないこと多く、
どうしても「眠れないなら、すぐに薬」ということもあり得ます。
不眠の正体は「眠れないことへの不安」
不眠症の多くは、「眠れなかったらどうしよう」という“眠りへのこだわり”が原因で、かえって眠れなくなっているという特徴があります。
この悪循環を断ち切るには、薬ではなく、「認知行動療法(CBT-I)」や「睡眠衛生の見直し」が非常に有効です。
CBT-Iとは:睡眠に焦点をおいた認知行動療法のこと
・眠りに関する考え方の癖を見直す
・就寝時間や起床時間を整理する
・寝室環境の整備を行う
などの指導を行うことで睡眠薬と同等の効果を期待できる診療です。
一般的には1回50分程度の時間を要して睡眠に関連する指導を患者さんへ行います。
・睡眠教育
・睡眠衛生
・睡眠スケジュール法(刺激制御療法,睡眠制限療法)
・リラクゼーション
CBT-Iには専門の心理士などスタッフの拡充や診療時間(各診察に50分以上)が必要なため、当院での定期的な加療は行えておりませんが、お困りの患者様へはその都度内容をかいつまんで説明を行っております。

新横浜医院の副院長である川野泰周はマインドフルネスという形で、CBT-Iの一部を補完する情報を書籍等で発信しております。医院の待合室にも関連書籍を多く掲示しておりますので、診察の待ち時間にぜひご覧ください。
まとめとメッセージ
「眠れないから薬を飲む」ではなく、「眠れない習慣を変えていく」ことが、最も効果的なアプローチです。
薬はあくまで一時的なサポートです。長い目で見たとき、自分の眠りを自分で整える力を取り戻すことが、最良の治療です。不眠でお悩みの方は、まずは専門医院に相談し、薬以外の選択肢を一緒に考えていきましょう。
おわりに:眠りを知ることは、自分を大切にすること
眠れない夜に、「なぜだろう」「どうして私だけ」と悩むことは、誰にでもあります。
でも、今回ご紹介したように、睡眠の“誤解”が原因となっていたケースも少なくありません。
逆に言えば、誤解をほどき、正しい知識を得ることは、
あなたの眠りを整える第一歩になるのです。
睡眠は、健康の土台です。よく眠れると、心も体も軽くなり、毎日の過ごし方が変わってきます。
このコラムが、あなた自身の睡眠を見つめ直すきっかけとなり、安心して眠れる日々の一助になれば幸いです。
もし今も眠りに不安がある場合は、ぜひ専門医に相談してください。
あなたに合った方法を、一緒に探していきましょう。
1)Leong RLF, Lau T, Chee MWL,et al. Influence of mid-afternoon nap duration and sleep parameters on memory encoding, mood, processing speed, and vigilance. Sleep. 2023 Apr 12;46(4):zsad025.
2)国立研究開発法人国立精神・神経医療研究センターのホームページ内にある「ミュンヘンクロノタイプ質問紙」
3)Yoshiike T, Kawamura A, Kuriyama K et al. A prospective study of the association of weekend catch-up sleep and sleep duration with mortality in middle-aged adults. Sleep Biol Rhythms. 2023 May 5;21(4):409-418.



